Degrees of freedom. Маленький препод и собачка
- Автор темы Aneotek
- Дата начала
А мы тем временем сгоняли на старты.
Я, правда, попала только на 1 день из трёх, и тем не менее, это уже успех.
Очень довольна, что попала именно в первый день - на дрессаж. Потому что паркур и марафон - это, конечно, лихо и задорно, но дрессаж всё равно интереснее в плане саморазвития и конеразвития.
В том числе и когда наблюдаешь за другими парами. Я, например, с большим интересом смотрела, как едет наш мастер спорта Яна Здорова на Дарк Дике. Сделала выводы о том, как улучшить контакт. Дарк Дик в руку очень активно приходит. Это не совсем то, что делает Варяг, Варяг не особенно двигается, хотя и тут прогресс у нас заметен, но в руку он пока просто сильно вламывается, особенно по тяжёлому грунту. Тяжело физически. Посмотрела, как Яне удаётся справляться с тем, что в руке оказывается много лошади - пришла к выводу, что нужно держать руку просто ниже. И записаться в спортзал, но это разве что после второго пришествия.
Дрессаж мы проехали на удивление хорошо! Несмотря на то, что и мы, и Варяг прямо скажем не на пике формы - лично я до соревнований за вожжами не сидела недели две-три.
Грунт был тяжёлый, но Варька очень старался. Я тоже очень старалась и от чрезмерного старания пыталась вывалиться из сидения в разных позах.
Короче, и меня, и у Миши в протоколе по семёрке, причём за разное. Миша отчаянно делал полувольт, я отчаянно стояла и осаживала. У нас даже по прямой получилось, как у настоящей драйвинговой пары. Мы были молодцы и выполнили задачу.
Но приз за приверженность драйвингу, безусловно, завоевал на этих стартах Миша, который, отстартовав, взял ноутбук и пошёл работать работу.
На следующий день Миша с Варей стартовали паркур, а я работала работу. Марафон они не поехали - он был полноценный, с фазой А и четырьмя полными препятствиями. Конь был к такому не готов физически. Так что все, кто мог, марафон судили.
Фото у меня осталось только одно.

Надо, конечно, коня чаще запрягать. А то нам тут на стартах намекнули, что неплохо бы нашу команду как-то назвать. Но пока кроме "Сборной Зомбиленда по драйвингу" (и я в этой сборной истеричный гуль) и "Команды "Слизняки"" вариантов нет.
Я, правда, попала только на 1 день из трёх, и тем не менее, это уже успех.
Очень довольна, что попала именно в первый день - на дрессаж. Потому что паркур и марафон - это, конечно, лихо и задорно, но дрессаж всё равно интереснее в плане саморазвития и конеразвития.
В том числе и когда наблюдаешь за другими парами. Я, например, с большим интересом смотрела, как едет наш мастер спорта Яна Здорова на Дарк Дике. Сделала выводы о том, как улучшить контакт. Дарк Дик в руку очень активно приходит. Это не совсем то, что делает Варяг, Варяг не особенно двигается, хотя и тут прогресс у нас заметен, но в руку он пока просто сильно вламывается, особенно по тяжёлому грунту. Тяжело физически. Посмотрела, как Яне удаётся справляться с тем, что в руке оказывается много лошади - пришла к выводу, что нужно держать руку просто ниже. И записаться в спортзал, но это разве что после второго пришествия.
Дрессаж мы проехали на удивление хорошо! Несмотря на то, что и мы, и Варяг прямо скажем не на пике формы - лично я до соревнований за вожжами не сидела недели две-три.
Грунт был тяжёлый, но Варька очень старался. Я тоже очень старалась и от чрезмерного старания пыталась вывалиться из сидения в разных позах.
Короче, и меня, и у Миши в протоколе по семёрке, причём за разное. Миша отчаянно делал полувольт, я отчаянно стояла и осаживала. У нас даже по прямой получилось, как у настоящей драйвинговой пары. Мы были молодцы и выполнили задачу.
Но приз за приверженность драйвингу, безусловно, завоевал на этих стартах Миша, который, отстартовав, взял ноутбук и пошёл работать работу.
На следующий день Миша с Варей стартовали паркур, а я работала работу. Марафон они не поехали - он был полноценный, с фазой А и четырьмя полными препятствиями. Конь был к такому не готов физически. Так что все, кто мог, марафон судили.
Фото у меня осталось только одно.
Надо, конечно, коня чаще запрягать. А то нам тут на стартах намекнули, что неплохо бы нашу команду как-то назвать. Но пока кроме "Сборной Зомбиленда по драйвингу" (и я в этой сборной истеричный гуль) и "Команды "Слизняки"" вариантов нет.
Последнее редактирование:
С работой, конечно, трешак.
Я как-то не планировала, что для того, чтобы устроиться на первую же полноценную работу мне придётся привлечь к процессу департамент здравоохранения города Москвы. Но, что же, если без депздрава не обойтись...
Утром перед стартом накатала обращения через электронную форму в Минздрав и Депздрав. Естественно, мне никто не ответил пока - у них на это есть 30 дней. Но чтобы смысл отпечатался, обождав чуть меньше недели, отправила чуть доработанный вариант в Департамент ещё и заказным письмом с уведомлением.
Звоню в Депздрав по разным телефонам, везде меня отшивают и посылают в какой-то отдел трудоустройства. А отдел трудоустройства желает общаться только с администрацией или отделом кадров. Но ничего, у Депздрава много телефонов.
Попутно маленькой инициативной группой побуждаем к действию администрацию больницы.
Недавно ещё заведующие отделениями в администрацию ходили - им тоже не очень нравится, что из-за каких-то глупостей их пытаются лишить рабочей силы.
Я собрала в отдельный вордовский файл выдержки из нормативно-правовых актов, и теперь файл расползается по больнице. Замглавврача сам его с удовольствием взял. Правда, с тех пор, кажется, прячется.
Администрация, кажется, уже тоже хорошо мотивирована решать нашу проблему. Главное, теперь её в этом поддерживать, чтобы совместно победить в борьбе за светлое взаимовыгодное будущее, так сказать.
В общем, работаем над ситуацией.
Я как-то не планировала, что для того, чтобы устроиться на первую же полноценную работу мне придётся привлечь к процессу департамент здравоохранения города Москвы. Но, что же, если без депздрава не обойтись...
Утром перед стартом накатала обращения через электронную форму в Минздрав и Депздрав. Естественно, мне никто не ответил пока - у них на это есть 30 дней. Но чтобы смысл отпечатался, обождав чуть меньше недели, отправила чуть доработанный вариант в Департамент ещё и заказным письмом с уведомлением.
Звоню в Депздрав по разным телефонам, везде меня отшивают и посылают в какой-то отдел трудоустройства. А отдел трудоустройства желает общаться только с администрацией или отделом кадров. Но ничего, у Депздрава много телефонов.
Попутно маленькой инициативной группой побуждаем к действию администрацию больницы.
Недавно ещё заведующие отделениями в администрацию ходили - им тоже не очень нравится, что из-за каких-то глупостей их пытаются лишить рабочей силы.
Я собрала в отдельный вордовский файл выдержки из нормативно-правовых актов, и теперь файл расползается по больнице. Замглавврача сам его с удовольствием взял. Правда, с тех пор, кажется, прячется.
Администрация, кажется, уже тоже хорошо мотивирована решать нашу проблему. Главное, теперь её в этом поддерживать, чтобы совместно победить в борьбе за светлое взаимовыгодное будущее, так сказать.
В общем, работаем над ситуацией.
А вообще, я, на самом деле, не устаю поражаться, как же сильно мне повезло с друзьями.
Потому что во всей этой вакханалией, особенно с работой, я чувствую такую огромную поддержку от своих друзей. И компетентным советом, и морально на фоне вот этой вот непрерывной истерики - это очень, очень дорогого стоит. Без них я бы не знаю, что бы сейчас делала. И я, конечно, до невозможности рада, что они у меня есть и благодарна, что они со мной и я могу на них опереться в трудную минуту.
Так что мы выплывем, никуда не денемся.
Потому что во всей этой вакханалией, особенно с работой, я чувствую такую огромную поддержку от своих друзей. И компетентным советом, и морально на фоне вот этой вот непрерывной истерики - это очень, очень дорогого стоит. Без них я бы не знаю, что бы сейчас делала. И я, конечно, до невозможности рада, что они у меня есть и благодарна, что они со мной и я могу на них опереться в трудную минуту.
Так что мы выплывем, никуда не денемся.
А тем временем я уже почти месяц официально работаю в больнице. У меня, правда, до сих пор нет бейджа, потому что тот, кто их делает, ушёл на самоизоляцию, и всё равно.
Первое время, конечно, было прям очень тяжело справляться с новыми обязанностями.
Но отделение у нас, конечно, очень весёлое. Мы лечим всё. Особенно всё, что контактировало с ветрянкой или, ещё лучшее, ею заболело.
Например на этой недели у меня был юноша с переломом ноги, которого буквально сняли с операционного стола, потому что прыщи на лице оказались не совсем прыщами...
Переломом, конечно, занимался травматолог, а не я. Я ничего не понимаю в сложных переломах голеней. С хирургом тут у нас была абсолютная взаимность - он мало что понимал в ветрянке.
Хирурги-травматологи, вообще, отличные ребята. Выглядят как отряд викингов только что спустившийся на сушу инфекционного отделения с драккара: крупны, лихие и измазаны чем-то белым.
А ещё очень непосредствены. Мой консультант первым делом пожал мне руку, а потом приобрёл за плечи так, что хрустнули рёбра.
Обещал прислать заключение через внутреннюю систему - не прислал. Звоню, мол, где? А он, смущённо: "Сам принесу, я у вас тазик забыл".
Челюстно-лицевые хирурги тоже хорошие. Кого ещё позвать, если дитя с менингитом решило выбить себе зуб для полного счастья?
Да и вообще нам на хирургов везёт. Наш основной хирургический консультант всегда приходит и всегда мил, и с детьми, и с родителями, и с коллегами.
Ожеговый центр наш потрясающие вещи с детишками делает. И никогда не бросает своих маленьких пациентов, даже когда у них ветрянка.
Урологи приезжали ко мне в выходные, и забирали к себе полечить абсцесс почки.
Короче, отличные ребята - эти хирурги. Мы их любим и ценим.
А вчера, кстати, как раз был день хирурга.
К коням я на фоне новообретённых обязанностей попадала в последнее время с большим трудом. А последние пару недель Варяг вообще решил, что работать не желает и устроил себе рану губы, которая, естественно, загноилась. Так что мы отчаянно работаем на недоуздке и на соревнования в выходные едем без коня и телеги.
Первое время, конечно, было прям очень тяжело справляться с новыми обязанностями.
Но отделение у нас, конечно, очень весёлое. Мы лечим всё. Особенно всё, что контактировало с ветрянкой или, ещё лучшее, ею заболело.
Например на этой недели у меня был юноша с переломом ноги, которого буквально сняли с операционного стола, потому что прыщи на лице оказались не совсем прыщами...
Переломом, конечно, занимался травматолог, а не я. Я ничего не понимаю в сложных переломах голеней. С хирургом тут у нас была абсолютная взаимность - он мало что понимал в ветрянке.
Хирурги-травматологи, вообще, отличные ребята. Выглядят как отряд викингов только что спустившийся на сушу инфекционного отделения с драккара: крупны, лихие и измазаны чем-то белым.
А ещё очень непосредствены. Мой консультант первым делом пожал мне руку, а потом приобрёл за плечи так, что хрустнули рёбра.
Обещал прислать заключение через внутреннюю систему - не прислал. Звоню, мол, где? А он, смущённо: "Сам принесу, я у вас тазик забыл".
Челюстно-лицевые хирурги тоже хорошие. Кого ещё позвать, если дитя с менингитом решило выбить себе зуб для полного счастья?
Да и вообще нам на хирургов везёт. Наш основной хирургический консультант всегда приходит и всегда мил, и с детьми, и с родителями, и с коллегами.
Ожеговый центр наш потрясающие вещи с детишками делает. И никогда не бросает своих маленьких пациентов, даже когда у них ветрянка.
Урологи приезжали ко мне в выходные, и забирали к себе полечить абсцесс почки.
Короче, отличные ребята - эти хирурги. Мы их любим и ценим.
А вчера, кстати, как раз был день хирурга.
К коням я на фоне новообретённых обязанностей попадала в последнее время с большим трудом. А последние пару недель Варяг вообще решил, что работать не желает и устроил себе рану губы, которая, естественно, загноилась. Так что мы отчаянно работаем на недоуздке и на соревнования в выходные едем без коня и телеги.
Хирурги-травматологи, вообще, отличные ребята. Выглядят как отряд викингов только что спустившийся на сушу инфекционного отделения с драккара: крупны, лихие и измазаны чем-то белым.
С этой категории я просто млею еще со времен "укушенной раны другой части руки".
Поздравляю с новой работой! Пусть всё складывается!
Катя, а расскажите про менингит. Как вообще с ним ситуация, какие дети чаще болеют, как удаётся вылечивать и последствия.
И про прививку, она же только от какого-то одного вида защищает, насколько я знаю.
А бексеро у нас нет вообще же не зарегистрирована?
Катя, а расскажите про менингит. Как вообще с ним ситуация, какие дети чаще болеют, как удаётся вылечивать и последствия.
И про прививку, она же только от какого-то одного вида защищает, насколько я знаю.
А бексеро у нас нет вообще же не зарегистрирована?
Так, я помню, что я обещала рассказать про менингит и обязательно соберу мозги в кучу и сделаю это на новогодние праздники. 
А пока времени остаётся только на дышать, и то через раз.
Мы гоняли на весёлые старты, но об этом можно прочитать в дневнике у Krist: Прямо сзади Хотя я тоже что-нибудь запощу, но попозже.
А после стартов начался форменный трешак, потому что наша кафедра допинала наконец Депздрав и экстренно, стремительно организовала нам аккредитацию.
Стремительно - это значит что в пятницу нам пишет в чат руководитель, в понедельник тестирование, а в следующую пятницу - задачи и практические навыки.
Если честно, я в восторге от организаторских способностей наших кафедралов. Эти люди буквально совершили рождественоское чудо, благодаря которому мы все 26 числа проснулись аккредитованными специалистами. И больше не надо боятся, что работу отнимут, просто потому что минздрав не успел выпустить очередной приказ, или отдел кадров его не так понял. Всё это останется в 2020-ом.
И это просто нереально круто! Хотя я ещё до конца этого и не осознала. Некогда.
А пока я нашла статью про любимую, но покинутую психиатрию, о которой я в последнее время как раз вспомнила. Вернее, про Центр Сухаревой. Они хорошие ребята, их всегда можно попросить о помощи, и они приезжают, и хорошо делают свою работу. А ещё у них отличная амбулаторная служба и кабинет кризисной помощи.
Рассказываем историю единственной в Москве детской психиатрической больницы, которая пытается изменить систему помощи во всей столице
А пока времени остаётся только на дышать, и то через раз.
Мы гоняли на весёлые старты, но об этом можно прочитать в дневнике у Krist: Прямо сзади Хотя я тоже что-нибудь запощу, но попозже.
А после стартов начался форменный трешак, потому что наша кафедра допинала наконец Депздрав и экстренно, стремительно организовала нам аккредитацию.
Стремительно - это значит что в пятницу нам пишет в чат руководитель, в понедельник тестирование, а в следующую пятницу - задачи и практические навыки.
Если честно, я в восторге от организаторских способностей наших кафедралов. Эти люди буквально совершили рождественоское чудо, благодаря которому мы все 26 числа проснулись аккредитованными специалистами. И больше не надо боятся, что работу отнимут, просто потому что минздрав не успел выпустить очередной приказ, или отдел кадров его не так понял. Всё это останется в 2020-ом.
И это просто нереально круто! Хотя я ещё до конца этого и не осознала. Некогда.
А пока я нашла статью про любимую, но покинутую психиатрию, о которой я в последнее время как раз вспомнила. Вернее, про Центр Сухаревой. Они хорошие ребята, их всегда можно попросить о помощи, и они приезжают, и хорошо делают свою работу. А ещё у них отличная амбулаторная служба и кабинет кризисной помощи.
Рассказываем историю единственной в Москве детской психиатрической больницы, которая пытается изменить систему помощи во всей столице
Обещала рассказать про менингит. Рассказываю. 
Менингит
Что вообще такое менингит?
Менингит - это воспаление оболочек, состоящих преимущественно из соединительной ткани и сосудов, окружающих головной и спиной мозг, защищающих и питающих их. Слово "менингит" - это общий термин, характеризующий проявление, а не конкретного возбудителя.

Что вызывает менингит?
Причиной менингита может служить довольно широкий круг возбудителей, включающий вирусы, бактерии, грибки и паразитов, а ещё менингитом могут проявляться аутоимунные и онкологические заболевания. Но остановимся на двух самых распространённых вариантах: вирусном и бактериальном менингитах.
Бактериальный менингит протекает, как правило, тяжелее, чем вирусный, требует обязательной антибактериальной терапии и оставляет после себя больше последствий.
Кто чаще всего болеет бактериальным менингитом? И кто его вызывает?
Заболеть бактериальным менингитом можно в любом возрасте, но наиболее часто он встречается у детей до 3 месяцев. Для этой группы характерна и особая структура возбудителей - это бета-гемолитические стрептококки группы В, кишечная палочка и листерии. В большинстве случаев, менингит в этой возрастной группе протекает в рамках сепсиса, а возбудитель попадает в организм ребёнка от матери или из окружающей среды.
Вторая по частоте группа - это дети до двух лет (по другим данным - до шести). У детей, старше 3 месяцев наиболее частыми возбудителями бактериального менингита являются менингококк, пневмококк и гемофильная палочка.
Третья группа риска - подростки и молодые взрослые. Согласно некоторым данным, именно в этой возрастной группе чаще всего встречается носительство менингококка. И именно он является наиболее частой причиной бактериальных менинигитов в этом возрасте.
Какие ещё есть факторы риска?
1. Фоновые заболевания. Иммунодефицитные состояния (безусловный фактор риска для любого инфекционного заболевания), отсутствие селезёнку, некоторые виды аномалий строения черепа, черепно-мозговые травмы, нейрохирургические вмешательства, шунты при гидроцефалии, хронические инфекции носоглотки, тяжёлые хронические заболевания в принципе.
2. Проживание в коллективе: интернаты, общежития, казармы - особенно это актуально для менингококкового мененгита.
3. Проживание или путешествия в Африку к югу от Сахары и в Мекку. Область, протянувшуюся от Сенегала до Эфиопии называют "менингитным поясом". Там тепло и пыльно, пыль повреждает слизистые, и через эти повреждения проникнуть внутрь организма и к мозговым оболочкам бактериям проще. Прибавьте к этому низкий уровень жизни, гигиены и печальное состояние системы здравоохранения.
Как возбудитель попадает в организм?
Менингококк, пневмококк и гемофильная палочка передаются воздушно-капельным и контактным путём. В отличие от вирусов здесь, правда, контакт с заражённым должен быть более плотным. Всё же, это не корь.
Все эти возбудители обычно изначально колонизируют слизистые носоглотки и могут вызывать инфекции верхних дыхательных путей, синуситы и отиты (особенно гемофильная палочка). А могут и просто, никак себя не проявляя, сидеть на слизистой и ждать своего часа. На фоне вирусной инфекции через повреждённые слизистые они могут проникать в кровоток, и с кровью попадать на мозговые оболочки.
Хронические воспалительные процессы в носоглотке увеличивают риски заболеть менингитом за счёт постоянного повреждения слизистых, но могут провоцировать и вторичный менингит, когда возбудитель проникает на мозговые оболочки напрямую из уха или носовой пазухи.
Как проявляется бактериальный менингит?
Здесь есть один важный момент, о котором стоит помнить: чем младше ребёнок, тем менее специфичны проявления менингита.
Дети старше года демонстрируют классическую симптоматику:
1. Лихорадка более 38,5 С (а чаще и выше)
2. Сильная головная боль, светобоязнь - ребёнок попросит выключить свет, закрыть шторы, будет прикрывать глаза.
3. Скованность мышц шеи. Ребёнку трудно наклонить голову вперёд.
Характерна выраженная слабость, вялость, сонливость, отказ от еды, раздражительность. Часто - рвота, которая не приносит облечения. Ребёнку могут быть неприятны прикосновения. Может нарушаться сознание, возникать судороги.
Внимание стоит обратить и на кожу ребёнка - появление яркой, звёздчатой сыпи может быть признаком менингококковой инфекции.
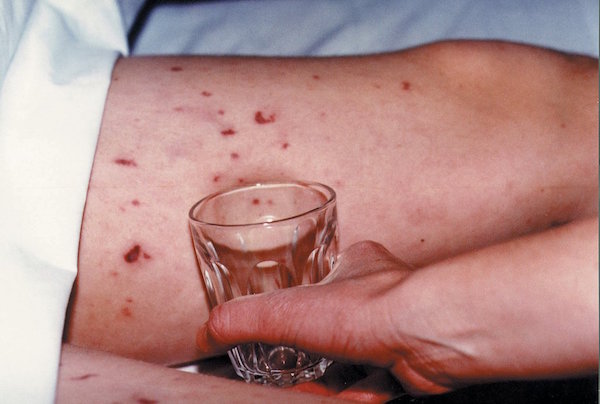
Если вы видите у ребёнка странную сыпь - проведите пробу со стаканом, как на картинке. Если сыпь не исчезла - действовать нужно быстро, менингит или нет.
Для грудных детей характерна лихорадка, вялость, отказ от еды, рвота. Ребёнок негативно реагирует на прикосновение. Выбухает большой родничок. Ребёнок плачет - громко и монотонно, не как обычно.
У новорождённых в начале заболевания может даже не быть температуры. У них всё начинается с нарушения ритма дыхания, бледности, вялости, отказа от еды, обильного срыгивания.
От этого выздоравливают? Какие могут быть последствия?
Бактериальный менингит - тяжёлая инфекция. Без адекватного и своевременного лечения он практически всегда летален.
При своевременном и адекватном лечении прогноз зависит от возраста, возбудителя, тяжести заболевания и общего фона. Летальность среди новорождённых достигает 20-30%. У детей более старшего возраста тяжелее всего протекает пневмококковый менингит (6-20% летальности), за ним следует менингит, вызванный гемофильной палочкой (до 5%) и менингококковый менингит (1-4%). В среднем, при своевременном и правильном лечении летальность не превышает 10%.
Долгосрочные последствия бактериальный менингит оставляет в 10-20% случаев. Наиболее часто встречаются нарушения слуха, эпилепсия и когнитивные нарушения. Может возникать гидроцефалия, парезы и параличи периферических нервов.
Как можно себя защитить?
В первую очередь - своевременно прививаться.
Как я писала чуть выше, наиболее частые возбудители бактериального менингита после третьего месяца жизни - это менингококк, пневмококк и гемофильная палочка. От всех трёх существуют вакцины. Вакцинация против пневмококковой инфекции входит в национальный календарь профилактических прививок. Вакцинация от гемофильной инфекции, согласно тому же календарю, положена всем детям из групп риска (например, тем, у кого нет селезёнки или есть гемофилия). Вакцинация против менингококковой инфекции вне входит в национальный, но входит в ряд региональных календарей - например, в Москве.
Вакцинация не является 100% гарантией, но существенно снижает шансы. Например, в ряде европейских стран гемофильную палочку уже даже не считают за частый возбудитель менингита.
Всё остальное естественным образом вытекает из факторов риска. Это соблюдение санитарно-гигиенических правил, в том числе, и что касается норм проживания, своевременное лечение инфекций носоглотки. Ну, и путешествуя в Африку или совершая хадж тоже стоит оценивать риски.
Вирусный менингит - протекает легче бактериального, встречается, к счастью, чаще и не требует массивной антибактериальной терапии.
Наиболее частыми возбудителями вирусных менингитов являются энтеровирусы, герпетические вирусы (вирус Эпштейна-Бар, герпесы 1 и 2 типов, цитомегаловирус), вирусы эпидемического паротита, кори, ветряной оспы, гриппа. Эти вирусы часто вызывают заболевания у людей, но редко - менингит.
Чаще болеют дети до 6 лет и люди с иммунодефицитными состояниями.
Проявления вирусного менингита схожи с таковыми у бактериального, но обычно менее яркие и тяжёлые.
Защититься от менингита, вызываемого вирусом эпидемического паротита (свинки), кори, ветрянки и гриппа поможет вакцинация. От остального поможет соблюдение гигиенических правил и своевременная изоляция заболевших.
В целом, вирусный менингит обычно не оставляет после себя долгоиграющих последствий.
P.s.
Напоследок пара слов о диагностике менингита.
Диагноз менингита, безусловно, основывается на комплексе эпидемиологических, анемнестических и клинических данных. А также анализах крови, мазков и прочего, в зависимости от предполагаемой причины и возможностей клиники.
Но, пожалуй, самой важной диагностической манипуляцией здесь является люмбальная (или спинномозговая) пункция. Именно с помощью неё можно диагностировать менингит, отличить вирусный менингит от бактериального и точно установить возбудителя.
Спинномозговая пункция часто пугает детей и родителей. Но, на самом деле, это безопасная и несложная процедура.
Проходит она следующим образом:
Ребёнка, как правило под седацией или коротким наркозом, укладывают на бок в положении эмбриона. Игла вводится между 4 и 5 или 3 и 4 поясничными позвонками. На этом уровне спиной мозг уже заканчивается и разветвляется на отдельные нервные пучки, повреждение практически полностью исключено. Небольшое количество спинномозговой жидкости по игле капает в пробирку. Затем иглу убирают, место пункции заклеивают пластырем. После этого несколько часов нужно лежать на животе.
Чаще всего после пункции не бывает никаких последствий, иногда могут отмечаться боли в спине, редко - в спине и ногах до нескольких дней. Но даже в этом случае назначение обезболивающих, как правило, помогает эффективно справиться с проблемой.
А нередко люмбальная пункция даже помогает облегчить головную боль и почувствовать себя лучше за счёт снижения внутричерепного давления.
Менингит
Что вообще такое менингит?
Менингит - это воспаление оболочек, состоящих преимущественно из соединительной ткани и сосудов, окружающих головной и спиной мозг, защищающих и питающих их. Слово "менингит" - это общий термин, характеризующий проявление, а не конкретного возбудителя.
Что вызывает менингит?
Причиной менингита может служить довольно широкий круг возбудителей, включающий вирусы, бактерии, грибки и паразитов, а ещё менингитом могут проявляться аутоимунные и онкологические заболевания. Но остановимся на двух самых распространённых вариантах: вирусном и бактериальном менингитах.
Бактериальный менингит протекает, как правило, тяжелее, чем вирусный, требует обязательной антибактериальной терапии и оставляет после себя больше последствий.
Кто чаще всего болеет бактериальным менингитом? И кто его вызывает?
Заболеть бактериальным менингитом можно в любом возрасте, но наиболее часто он встречается у детей до 3 месяцев. Для этой группы характерна и особая структура возбудителей - это бета-гемолитические стрептококки группы В, кишечная палочка и листерии. В большинстве случаев, менингит в этой возрастной группе протекает в рамках сепсиса, а возбудитель попадает в организм ребёнка от матери или из окружающей среды.
Вторая по частоте группа - это дети до двух лет (по другим данным - до шести). У детей, старше 3 месяцев наиболее частыми возбудителями бактериального менингита являются менингококк, пневмококк и гемофильная палочка.
Третья группа риска - подростки и молодые взрослые. Согласно некоторым данным, именно в этой возрастной группе чаще всего встречается носительство менингококка. И именно он является наиболее частой причиной бактериальных менинигитов в этом возрасте.
Какие ещё есть факторы риска?
1. Фоновые заболевания. Иммунодефицитные состояния (безусловный фактор риска для любого инфекционного заболевания), отсутствие селезёнку, некоторые виды аномалий строения черепа, черепно-мозговые травмы, нейрохирургические вмешательства, шунты при гидроцефалии, хронические инфекции носоглотки, тяжёлые хронические заболевания в принципе.
2. Проживание в коллективе: интернаты, общежития, казармы - особенно это актуально для менингококкового мененгита.
3. Проживание или путешествия в Африку к югу от Сахары и в Мекку. Область, протянувшуюся от Сенегала до Эфиопии называют "менингитным поясом". Там тепло и пыльно, пыль повреждает слизистые, и через эти повреждения проникнуть внутрь организма и к мозговым оболочкам бактериям проще. Прибавьте к этому низкий уровень жизни, гигиены и печальное состояние системы здравоохранения.
Как возбудитель попадает в организм?
Менингококк, пневмококк и гемофильная палочка передаются воздушно-капельным и контактным путём. В отличие от вирусов здесь, правда, контакт с заражённым должен быть более плотным. Всё же, это не корь.
Все эти возбудители обычно изначально колонизируют слизистые носоглотки и могут вызывать инфекции верхних дыхательных путей, синуситы и отиты (особенно гемофильная палочка). А могут и просто, никак себя не проявляя, сидеть на слизистой и ждать своего часа. На фоне вирусной инфекции через повреждённые слизистые они могут проникать в кровоток, и с кровью попадать на мозговые оболочки.
Хронические воспалительные процессы в носоглотке увеличивают риски заболеть менингитом за счёт постоянного повреждения слизистых, но могут провоцировать и вторичный менингит, когда возбудитель проникает на мозговые оболочки напрямую из уха или носовой пазухи.
Как проявляется бактериальный менингит?
Здесь есть один важный момент, о котором стоит помнить: чем младше ребёнок, тем менее специфичны проявления менингита.
Дети старше года демонстрируют классическую симптоматику:
1. Лихорадка более 38,5 С (а чаще и выше)
2. Сильная головная боль, светобоязнь - ребёнок попросит выключить свет, закрыть шторы, будет прикрывать глаза.
3. Скованность мышц шеи. Ребёнку трудно наклонить голову вперёд.
Характерна выраженная слабость, вялость, сонливость, отказ от еды, раздражительность. Часто - рвота, которая не приносит облечения. Ребёнку могут быть неприятны прикосновения. Может нарушаться сознание, возникать судороги.
Внимание стоит обратить и на кожу ребёнка - появление яркой, звёздчатой сыпи может быть признаком менингококковой инфекции.
Если вы видите у ребёнка странную сыпь - проведите пробу со стаканом, как на картинке. Если сыпь не исчезла - действовать нужно быстро, менингит или нет.
Для грудных детей характерна лихорадка, вялость, отказ от еды, рвота. Ребёнок негативно реагирует на прикосновение. Выбухает большой родничок. Ребёнок плачет - громко и монотонно, не как обычно.
У новорождённых в начале заболевания может даже не быть температуры. У них всё начинается с нарушения ритма дыхания, бледности, вялости, отказа от еды, обильного срыгивания.
От этого выздоравливают? Какие могут быть последствия?
Бактериальный менингит - тяжёлая инфекция. Без адекватного и своевременного лечения он практически всегда летален.
При своевременном и адекватном лечении прогноз зависит от возраста, возбудителя, тяжести заболевания и общего фона. Летальность среди новорождённых достигает 20-30%. У детей более старшего возраста тяжелее всего протекает пневмококковый менингит (6-20% летальности), за ним следует менингит, вызванный гемофильной палочкой (до 5%) и менингококковый менингит (1-4%). В среднем, при своевременном и правильном лечении летальность не превышает 10%.
Долгосрочные последствия бактериальный менингит оставляет в 10-20% случаев. Наиболее часто встречаются нарушения слуха, эпилепсия и когнитивные нарушения. Может возникать гидроцефалия, парезы и параличи периферических нервов.
Как можно себя защитить?
В первую очередь - своевременно прививаться.
Как я писала чуть выше, наиболее частые возбудители бактериального менингита после третьего месяца жизни - это менингококк, пневмококк и гемофильная палочка. От всех трёх существуют вакцины. Вакцинация против пневмококковой инфекции входит в национальный календарь профилактических прививок. Вакцинация от гемофильной инфекции, согласно тому же календарю, положена всем детям из групп риска (например, тем, у кого нет селезёнки или есть гемофилия). Вакцинация против менингококковой инфекции вне входит в национальный, но входит в ряд региональных календарей - например, в Москве.
Вакцинация не является 100% гарантией, но существенно снижает шансы. Например, в ряде европейских стран гемофильную палочку уже даже не считают за частый возбудитель менингита.
Всё остальное естественным образом вытекает из факторов риска. Это соблюдение санитарно-гигиенических правил, в том числе, и что касается норм проживания, своевременное лечение инфекций носоглотки. Ну, и путешествуя в Африку или совершая хадж тоже стоит оценивать риски.
Вирусный менингит - протекает легче бактериального, встречается, к счастью, чаще и не требует массивной антибактериальной терапии.
Наиболее частыми возбудителями вирусных менингитов являются энтеровирусы, герпетические вирусы (вирус Эпштейна-Бар, герпесы 1 и 2 типов, цитомегаловирус), вирусы эпидемического паротита, кори, ветряной оспы, гриппа. Эти вирусы часто вызывают заболевания у людей, но редко - менингит.
Чаще болеют дети до 6 лет и люди с иммунодефицитными состояниями.
Проявления вирусного менингита схожи с таковыми у бактериального, но обычно менее яркие и тяжёлые.
Защититься от менингита, вызываемого вирусом эпидемического паротита (свинки), кори, ветрянки и гриппа поможет вакцинация. От остального поможет соблюдение гигиенических правил и своевременная изоляция заболевших.
В целом, вирусный менингит обычно не оставляет после себя долгоиграющих последствий.
P.s.
Напоследок пара слов о диагностике менингита.
Диагноз менингита, безусловно, основывается на комплексе эпидемиологических, анемнестических и клинических данных. А также анализах крови, мазков и прочего, в зависимости от предполагаемой причины и возможностей клиники.
Но, пожалуй, самой важной диагностической манипуляцией здесь является люмбальная (или спинномозговая) пункция. Именно с помощью неё можно диагностировать менингит, отличить вирусный менингит от бактериального и точно установить возбудителя.
Спинномозговая пункция часто пугает детей и родителей. Но, на самом деле, это безопасная и несложная процедура.
Проходит она следующим образом:
Ребёнка, как правило под седацией или коротким наркозом, укладывают на бок в положении эмбриона. Игла вводится между 4 и 5 или 3 и 4 поясничными позвонками. На этом уровне спиной мозг уже заканчивается и разветвляется на отдельные нервные пучки, повреждение практически полностью исключено. Небольшое количество спинномозговой жидкости по игле капает в пробирку. Затем иглу убирают, место пункции заклеивают пластырем. После этого несколько часов нужно лежать на животе.
Чаще всего после пункции не бывает никаких последствий, иногда могут отмечаться боли в спине, редко - в спине и ногах до нескольких дней. Но даже в этом случае назначение обезболивающих, как правило, помогает эффективно справиться с проблемой.
А нередко люмбальная пункция даже помогает облегчить головную боль и почувствовать себя лучше за счёт снижения внутричерепного давления.
Последнее редактирование:
Тест со стаканом не поняла
Проводится следующим образом:
Нужно взять прозрачный стакан, надавить его стенкой на сыпь и посмотреть. Если сыпь под стаканом побледнела и исчезла - она не геморрагическая. Если сыпь не поменяла цвет и осталась - медицинское вмешательство нужно срочно, это может быть менингококковая инфекция.

А можете рассказать про менингококковые инфекции группы А и В? И какая чаще встречается у нас. Вроде как В, но при этом прививки есть только от А.
В России зарегистрированы вакцины от серогрупп А, С, А и С, ACWY. От серогруппы В вакцина разработана, но, насколько мне известно, в России не зарегистрирована. От серогруппы Х вакцины нет, но она и встречается не так часто.
Наиболее часто встречаемыми считаются серогруппв А, В и С, сменяющие друг друга циклически на первом месте по частоте встречаемости. В последнее время чаще стали регистрировать также заболевания, вызванные африканской серогруппой W135.
Клинически принципиальных различий между серогруппами нет.
А что касается вакцин - наиболее эффективной из зарегистрированных в России, пожалуй, является Менактра: она обеспечивает иммунитет примерно на 5 лет и защищает от серогрупп ACWY.
Запоздало, но всё же хочу подвести некий итог 2020 года.
Это был очень тяжёлый год для всех. Мне повезло, меня, можно сказать, ласково побило, но совершенно не покалечило. Было больно, но, наверное, полезно.
Мне повезло, из моих близких никто не пострадал от коронавируса особенно сильно. И надеюсь, что не пострадает.
Этот год многое мне дал. Он укрепил мою дружбу со старыми друзьями и подарил новых замечательных друзей и коллег.
Привычный уклад моей жизни претерпел очень мало изменений. Ковид изменил рабочую рутину, заставил одеться в СИЗы, и было страшно притащить эту штуку домой (и страшно до сих пор). Но в целом я так же ходила на работу, с работы к коням, от коней домой. И так изо дня в день. Только с экзаменом по немецкому не срослось.
Но почему-то в середине этого года я решила вдруг спросить себя – а чего я, собственно хочу-то? К чему я иду? И тут, я, кажется, сама напросилась на то, что было дальше.
Потому что дальше 2020 заставил меня учиться не только формулировать, но и отстаивать свои желания. И порой это было не очень-то красиво.
За это год, казалось, подарил мне то, что я так долго искала - ощущение принадлежности, ощущение дома. Но тут же он его и отобрал.
Осенью больница отказалась брать меня на работу. Я была зла, разочарована и ощущала себя преданной. Но это, на самом деле, и к лучшему, думаю я в итоге. Но тогда это было важно.
Но ещё более важно было то, что меня преследовало чувство, что у меня отнимают мой raison d'etre, мою работу и мою идентичность.
И это очень сильно выбило меня из колеи. Так сильно, что я почти потеряла способность нормально функционировать вне больничных стен и задач по борьбе с мировой, по отношению ко мне, несправедливостью.
Это было такое прекрасное состояние, что в какой-то момент мой друг вежливо поинтересовался, а не хочу ли я поговорить об этом с психотерапевтом.
“Нет, - сказала я, - Я всё сама!” Почесала репу – и попросила скинуть контакты. И я очень благодарна своим друзьям за то, что они в очередной раз изменили мою жизнь к лучшему - без них я бы точно не справилась. Я имею ввиду сейчас, что не решилась бы на терапию, потому что не знала бы кому доверять. Но вообще-то я в принципе без них бы в этом году нифига не справилась. В принципе бы не справилась, не только в этом году. Ну, вы поняли.
И самой Вере я очень благодарна, потому что, она очень крутой профессионал. Бошку мою она расклинила примерно за час. Я была ошеломлена. Повторно почесала репу, и решила, что повторных эпизодов таких чудных состояний мне, всё-таки, не надо, а значит, придётся разбираться, откуда они взялись. Пришлось признать и начать решать проблемы, которые я всегда игнорировала, оставляла на потом, и вообще считала несущественными и драпировала скатертью, чтоб красиво было.
Я выяснила, что эмоции существуют не с целью меня сожрать, отравить мне жизнь и помешать достичь целей. И что если прекратить их душить и иногда просто послушать, они перестают кусаться и противно верещать, а наоборот помогают. И вспышки гнева перестали казаться мне Аль-Каидой, которая никогда не знаешь, где рванёт.
Оказалось, что себе можно доверять, и не только логическим умозаключениям, но и ощущениям. И что подменять свои цели и желания чужими не так уж и хорошо, хотя искать свои и гораздо сложнее. И вообще, надо взять вожжи в свои руки, а не ждать чего-то от других.
Так я начала налаживать отношения с отцом с того, что простила обиду, которую, оказывается, лелеяла больше 10 лет, сама того не замечая. И вообще, хорош всего бояться.
Я обогатилась знакомством с чудными детскими книжками: "Азбука эмоций" и "Внутренний мир" Н. Кедровой (для среднего школьного возраста и тех, кто в этом возрасте интересовался только биологией и конями), и "Письма о любви от 0 до 10" С. Моргенштерн (потому что аппетит приходит во время еды, силы появляются, когда их тратишь, а мир начинает вращаться, если вначале придать ему ускорение), "Ветер в ивах" К. Грема (это уже личная находка). Я, оказывается, люблю хорошую детскую литературу.
А ещё поняла, что жизнь моя как-то пустовата. Что, несмотря на то, что дела с трудом упихиваются в 24 часа, в ней не хватает чего-то ещё важного, ценного, что будет придавать ей смысл. Потому что яйца надо раскладывать по разным корзинам, чтобы, уронив одну, не лишаться всего и сразу.
Вот так я и оказалась на пороге 2021, как Афродита, вышедшая из пены морской: на четвереньках, в зубах песок, в трусах водоросли, фингал под глазом и очень уставшая. (Да, именно так Афродиты выходят из пены морской в реальной жизни). Но с сундуком сокровищ в виде друзей, любимой работы и даже зарплаты, документов об образовании, отца (наверное, впервые за 25 лет), коней, ценного опыта, решимости и равновесия, светлой пустоты в голове и набора инструментов, чтобы всё-таки попробовать достичь чего-то, чего хочется именно мне.
И это не итог, это дорога, по которой мне ещё шагать и шагать. Но, кажется, признав поражение в битве с собой этой осенью, я начала выигрывать свою жизнь.
Так что, спасибо тебе, 2020, спасибо тебе за всё!
Это был очень тяжёлый год для всех. Мне повезло, меня, можно сказать, ласково побило, но совершенно не покалечило. Было больно, но, наверное, полезно.
Мне повезло, из моих близких никто не пострадал от коронавируса особенно сильно. И надеюсь, что не пострадает.
Этот год многое мне дал. Он укрепил мою дружбу со старыми друзьями и подарил новых замечательных друзей и коллег.
Привычный уклад моей жизни претерпел очень мало изменений. Ковид изменил рабочую рутину, заставил одеться в СИЗы, и было страшно притащить эту штуку домой (и страшно до сих пор). Но в целом я так же ходила на работу, с работы к коням, от коней домой. И так изо дня в день. Только с экзаменом по немецкому не срослось.
Но почему-то в середине этого года я решила вдруг спросить себя – а чего я, собственно хочу-то? К чему я иду? И тут, я, кажется, сама напросилась на то, что было дальше.
Потому что дальше 2020 заставил меня учиться не только формулировать, но и отстаивать свои желания. И порой это было не очень-то красиво.
За это год, казалось, подарил мне то, что я так долго искала - ощущение принадлежности, ощущение дома. Но тут же он его и отобрал.
Осенью больница отказалась брать меня на работу. Я была зла, разочарована и ощущала себя преданной. Но это, на самом деле, и к лучшему, думаю я в итоге. Но тогда это было важно.
Но ещё более важно было то, что меня преследовало чувство, что у меня отнимают мой raison d'etre, мою работу и мою идентичность.
И это очень сильно выбило меня из колеи. Так сильно, что я почти потеряла способность нормально функционировать вне больничных стен и задач по борьбе с мировой, по отношению ко мне, несправедливостью.
Это было такое прекрасное состояние, что в какой-то момент мой друг вежливо поинтересовался, а не хочу ли я поговорить об этом с психотерапевтом.
“Нет, - сказала я, - Я всё сама!” Почесала репу – и попросила скинуть контакты. И я очень благодарна своим друзьям за то, что они в очередной раз изменили мою жизнь к лучшему - без них я бы точно не справилась. Я имею ввиду сейчас, что не решилась бы на терапию, потому что не знала бы кому доверять. Но вообще-то я в принципе без них бы в этом году нифига не справилась. В принципе бы не справилась, не только в этом году. Ну, вы поняли.
И самой Вере я очень благодарна, потому что, она очень крутой профессионал. Бошку мою она расклинила примерно за час. Я была ошеломлена. Повторно почесала репу, и решила, что повторных эпизодов таких чудных состояний мне, всё-таки, не надо, а значит, придётся разбираться, откуда они взялись. Пришлось признать и начать решать проблемы, которые я всегда игнорировала, оставляла на потом, и вообще считала несущественными и драпировала скатертью, чтоб красиво было.
Я выяснила, что эмоции существуют не с целью меня сожрать, отравить мне жизнь и помешать достичь целей. И что если прекратить их душить и иногда просто послушать, они перестают кусаться и противно верещать, а наоборот помогают. И вспышки гнева перестали казаться мне Аль-Каидой, которая никогда не знаешь, где рванёт.
Оказалось, что себе можно доверять, и не только логическим умозаключениям, но и ощущениям. И что подменять свои цели и желания чужими не так уж и хорошо, хотя искать свои и гораздо сложнее. И вообще, надо взять вожжи в свои руки, а не ждать чего-то от других.
Так я начала налаживать отношения с отцом с того, что простила обиду, которую, оказывается, лелеяла больше 10 лет, сама того не замечая. И вообще, хорош всего бояться.
Я обогатилась знакомством с чудными детскими книжками: "Азбука эмоций" и "Внутренний мир" Н. Кедровой (для среднего школьного возраста и тех, кто в этом возрасте интересовался только биологией и конями), и "Письма о любви от 0 до 10" С. Моргенштерн (потому что аппетит приходит во время еды, силы появляются, когда их тратишь, а мир начинает вращаться, если вначале придать ему ускорение), "Ветер в ивах" К. Грема (это уже личная находка). Я, оказывается, люблю хорошую детскую литературу.
А ещё поняла, что жизнь моя как-то пустовата. Что, несмотря на то, что дела с трудом упихиваются в 24 часа, в ней не хватает чего-то ещё важного, ценного, что будет придавать ей смысл. Потому что яйца надо раскладывать по разным корзинам, чтобы, уронив одну, не лишаться всего и сразу.
Вот так я и оказалась на пороге 2021, как Афродита, вышедшая из пены морской: на четвереньках, в зубах песок, в трусах водоросли, фингал под глазом и очень уставшая. (Да, именно так Афродиты выходят из пены морской в реальной жизни). Но с сундуком сокровищ в виде друзей, любимой работы и даже зарплаты, документов об образовании, отца (наверное, впервые за 25 лет), коней, ценного опыта, решимости и равновесия, светлой пустоты в голове и набора инструментов, чтобы всё-таки попробовать достичь чего-то, чего хочется именно мне.
И это не итог, это дорога, по которой мне ещё шагать и шагать. Но, кажется, признав поражение в битве с собой этой осенью, я начала выигрывать свою жизнь.
Так что, спасибо тебе, 2020, спасибо тебе за всё!
@Aneotek, спасибо за подробный рассказ про менингит!
А почему у нас не регистрируют Боксеро, она же как раз от чаще встречаемой В?
А почему у нас не регистрируют Боксеро, она же как раз от чаще встречаемой В?
Я думаю, для них это пока просто нерентабельно. Да и денег закупать вакцину прицельно от серогруппы В у фонда ОМС, я думаю, не хватит. Если комбинированные четырёхвалентные хватает денег финансировать только у некоторых регионов, то что уж говорить о дополнительной моновалентной. А насколько велик будет спрос в частном звене здравоохранения - ну, тоже вряд ли прям огромен.
Короче, всё упирается в экономику.
Итак, я смогла сформулировала одну умную мысль за две недели.
В последнее время начала застревать на работе, кажется, ещё сильнее, чем раньше. На конюшню попадаю едва ли. И с этими посиделками на работе мне, конечно, нужно разбираться. Помимо работы, вообще-то, ещё какая-то жизнь должна оставаться.
И всё равно, даже уходя с работы в совсем уж неприличное время, я всё равно как-то заскучала по науке "для себя". И в мозгу моём зародилась мысль об аспирантуре.
И это, конечно, мысль, которую надо всерьёз обдумать, и просчитать все ходы и выходы. Аспирантура в Сеченовском университете - это неоправданно дорого и сложно. Сложно в том плане, что университет чайной ложечкой весь мозг выест, прежде, чем ты защитишься. Да и денег у меня столько на это нет. Ну, и мобильность это мою на нет сведёт - сменить работу не выйдет тогда вообще никак, ни при каких обстоятельствах. Ну, и с научником там тоже не очень понятно - по хорошему-то это должен быть доктор наук.
Но идти куда-то ещё - это уже будет прям смертельная обида для кафедры, я боюсь. Этого мне уже могут не простить, и скорее всего не простят. И, если я решаю идти в аспирантуру куда-то ещё, мне, возможно, стоит сразу ещё и другую работу начинать искать. А мне моя нынешняя работа, вообще-то, нравится.
Теоретически, можно отложить эту затею ещё на годик. Но стану я этим через год заниматься? Через год уже медлить точно будет нельзя - потом точно не соберусь, да и защититься хотелось бы до 35.
Ну, и всё равно надо искать какие-то возможности для занятия наукой, чтобы не растерять сноровку. И неплохо бы лежать уже в интересующую сторону. А для начала эту сторону нужно найти.
А у меня тут снова очередной период страданий по заброшенной психиатрии как раз подкатил. И я сижу и думаю, что, наверное, прикольно было бы поизучать вопрос совместного возникновения психических и соматических заболеваний в детском возрасте. Надо понять, насколько тема изучена и актуальна. Где я этим заниматься собралась, если вдруг решу, тоже, конечно, вопрос хороший.
Ну, или успокоиться уже и найти себе что-то нормальное. Иммунологию, там, какую-нибудь, или почки.
Сложно, короче, с шилом в жопе жить, которое мозг колет.
В последнее время начала застревать на работе, кажется, ещё сильнее, чем раньше. На конюшню попадаю едва ли. И с этими посиделками на работе мне, конечно, нужно разбираться. Помимо работы, вообще-то, ещё какая-то жизнь должна оставаться.
И всё равно, даже уходя с работы в совсем уж неприличное время, я всё равно как-то заскучала по науке "для себя". И в мозгу моём зародилась мысль об аспирантуре.
И это, конечно, мысль, которую надо всерьёз обдумать, и просчитать все ходы и выходы. Аспирантура в Сеченовском университете - это неоправданно дорого и сложно. Сложно в том плане, что университет чайной ложечкой весь мозг выест, прежде, чем ты защитишься. Да и денег у меня столько на это нет. Ну, и мобильность это мою на нет сведёт - сменить работу не выйдет тогда вообще никак, ни при каких обстоятельствах. Ну, и с научником там тоже не очень понятно - по хорошему-то это должен быть доктор наук.
Но идти куда-то ещё - это уже будет прям смертельная обида для кафедры, я боюсь. Этого мне уже могут не простить, и скорее всего не простят. И, если я решаю идти в аспирантуру куда-то ещё, мне, возможно, стоит сразу ещё и другую работу начинать искать. А мне моя нынешняя работа, вообще-то, нравится.
Теоретически, можно отложить эту затею ещё на годик. Но стану я этим через год заниматься? Через год уже медлить точно будет нельзя - потом точно не соберусь, да и защититься хотелось бы до 35.
Ну, и всё равно надо искать какие-то возможности для занятия наукой, чтобы не растерять сноровку. И неплохо бы лежать уже в интересующую сторону. А для начала эту сторону нужно найти.
А у меня тут снова очередной период страданий по заброшенной психиатрии как раз подкатил. И я сижу и думаю, что, наверное, прикольно было бы поизучать вопрос совместного возникновения психических и соматических заболеваний в детском возрасте. Надо понять, насколько тема изучена и актуальна. Где я этим заниматься собралась, если вдруг решу, тоже, конечно, вопрос хороший.
Ну, или успокоиться уже и найти себе что-то нормальное. Иммунологию, там, какую-нибудь, или почки.
Сложно, короче, с шилом в жопе жить, которое мозг колет.
